 Ларингэктомия - это операция по удалению гортани в полном объеме или ее части и возможного разделения верхних дыхательных путей (полости рта, носа) и пищевода. При тотальном оперативном вмешательстве удаляется полностью орган, при частичной - только сегмент. Больной, перенесший эту операцию, дышит через отверстие в шее - стому. Основным показанием является рак гортани. Однако многие случаев данного заболевания в настоящее время лечат с помощью трансоральной лазерной хирургии через рот или посредством лучевой и/или химиотерапии. Ларингэктомия также может осуществляться при других видах рака головы и шеи, серьезных травмах (к примеру, при огнестрельном ранении), некрозах после излучения (вследствие воздействия облучения).
Ларингэктомия - это операция по удалению гортани в полном объеме или ее части и возможного разделения верхних дыхательных путей (полости рта, носа) и пищевода. При тотальном оперативном вмешательстве удаляется полностью орган, при частичной - только сегмент. Больной, перенесший эту операцию, дышит через отверстие в шее - стому. Основным показанием является рак гортани. Однако многие случаев данного заболевания в настоящее время лечат с помощью трансоральной лазерной хирургии через рот или посредством лучевой и/или химиотерапии. Ларингэктомия также может осуществляться при других видах рака головы и шеи, серьезных травмах (к примеру, при огнестрельном ранении), некрозах после излучения (вследствие воздействия облучения).
Подготовка к операции по удалению гортани в Израиле
Перед хирургическим вмешательством производится оценка общего состояния здоровья: сердца, легких, почек и пр. Это необходимо, чтобы выяснить, что для пациента будут безопасны наркоз, операция при раке гортани и восстановление. Исследования включают сбор анамнеза, физический осмотр, рентген, КТ или МРТ, анализы крови, тексты для сердечной мышцы. Временно прекращается прием таких лекарственных средств, как ибупрофен, аспирин, препятствующие свертыванию крови. Важно для пациента обсудить результаты диагностики с лечащей командой, проконсультироваться с логопедом. Этот специалист поможет определить, как лучше будет общаться в больнице, расскажет о речи, голосовых функциях и потенциальных проблемах после лечения.
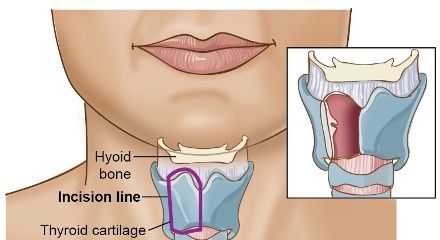
Операция по удалению гортани
Размер и тип злокачественной опухоли определяет вид операции. В зависимости от объема новообразования хирургическое вмешательство занимает от пяти до девяти часов, применяется общий наркоз. Хирург делает надрез в области шеи, удаляет гортань и ткани вокруг нее. Затем создает отверстие в трахее и в передней части шее - стому, которая связывается напрямую с легкими, и процесс дыхания осуществляется через нее. Мышцы и кожу зашивают или клиппируют.Удаление гортани лишает способности разговаривать обычным способом.
Диссекция шеи
Этот вид операции проводится, если рак распространился или имеет высокую вероятность поражения лимфатических узлов в области шее, слева, справа или с обеих сторон. Производится удаление некоторых желез, количество которых превышает более 100 с каждой стороны. Диссекция шеи – это часть комплексной хирургии. Команда врачей, с которой работает пациент, сообщает, является ли она часть плана лечения, а также вид операции, который зависит от степени заболевания.
Трахеопищеводная пункция
Некоторым пациентам выполняют также трахеопищеводную пункцию – создают небольшое отверстие в трахее и пищеводе. В него помещают часть искусственного протеза, который позволит разговаривать впоследствии.
Менее инвазивные операции по удалению части гортани
Некоторые из этих процедур: трансоральная лазерная микрохирургия (эндоскопическая операция через рот с помощью лазера), верхнегортанная ларингэктомия (удаление части гортани выше голосовых связок), гемиларнигэктомия (резекция одной голосовой связки). Выбор операции обусловлен распространением патологического процесса и типом рака.
Отделение интенсивной терапии
Большинство пациентов находятся в реанимации всего несколько дней после ларингэктомии.
Это зависит от общего состояния здоровья и темпов выздоровления. Основная цель – наблюдение. Врачи контролируют состояние больного: давление крови, частоту сердечных сокращений (ЧСС), дыхание и другие функции. Медсестры специально обучены уходу за такими пациентами. Семья имеет возможность посещать реанимацию. После нормализации состояния больного перемещают в стандартную палату стационара.
После операции по удалению гортани
После ларингэктомии пациент будет опухшим, это нормальное явление. Будут отсутствовать повязки и присутствовать большое количество трубок:
- назогастральный зонд из носа в желудок для обеспечения питания;
- дренажи;
- катетер Фолея для выведения мочи из организма;
- капельницы для внутривенного поступления лекарств;
- трубки для измерения артериального давления и дыхания;
- возможно, небольшая трубка, облегчающая процесс дыхания.
Все это является временным и удаляется по мере улучшения состояния пациента. На стому размещается кислородная маска.
Больной может ощущать повышенную усталость, слабость. Боль от опухоли уйдет, возникнут болезненные ощущения от хирургических разрезов. Назначаются лекарства, облегчающие это состояние, чтобы пациент чувствовал себя комфортно. Важно, чтобы он бодрствовал днем и спокойно спал ночью.
Больного будут поощрять двигаться и выполнять определенные упражнения, чтобы предотвратить образование тромбов и сохранить тонус мышц.
Общий период госпитализации может быть от двух до четырнадцати дней. Многое зависит от общего состояния здоровья и темпов процесса выздоровления.
Речевая терапия начинается в больнице, помогая пациенту общаться с медсестрами и врачами. Написание заметок, жесты и мимика - все используется для общения.
Процесс заживления раны займет около 2-3 недель, на полное восстановление понадобиться месяц.
На протяжении 6 недель необходимо избегать поднимать тяжести и выполнять напряженную физическую работу.
Возможные последствия удаления гортани
Методы лечения рака имеют различные побочные эффекты. Важно обсудить существующие у пациента опасения, касающиеся конкретного лечения.
Общие риски, характерные для любой операции, включают аллергические реакции на лекарственные средства, проблемы с дыханием и сердцем, кровотечение, инфекции.
К потенциальным последствиям удаления гортани относят:
- гематомы;
- раневые инфекции;
- свищи (аномальные отверстия, которые чаще всего возникают между горлом и кожей);
- стеноз стомы, когда она становится слишком маленькой или узкой;
- выделения вокруг трахеопищеводной пункции и протеза;
- повреждения других областей пищевода или трахеи;
- проблемы с глотанием и пищей;
- трудности с речью.
Питание после удаления гортани
Диетолог входит в состав команды врачей, которая работает с пациентом. После данной хирургии питание больного будет обеспечиваться с помощью зонда, проходящего через нос в желудок, и внутривенного питания. По мере восстановления постепенно пациента переводят на мягкую пищу и жидкость, чаще всего спустя 5-7 дней после операции. Диетолог, медсестра и врач помогут решить, что, как и когда употреблять. Есть возможность проведения некоторых специальных исследований, связанных с глотанием, которые помогут узнать, как лучше пациент сможет справляться с пищей и жидкостью. Хорошее питание очень важно для процесса выздоровления. Рацион будет включать достаточное количество белка, калорий, витаминов, минеральных веществ и воды. Некоторые люди будут нуждаться в зондовом питании во время курса лечения онкологии. Иногда пациенты выписываются из клиники с сохранением назогастрального зонда или гастростомы.


Комментарии
Пока комментариев нет
Новый комментарий